Lymphologischer
Informationsdienst
rainer h. kraus
Informationsdienst
rainer h. kraus
- Startseite
- Aktuelles
- Veranstaltungen
- Selbsthilfegruppen
- Spezialisten für
Liposuktion beim Lipödem - Krankheitsbild, Diagnose
- Die täglichen Probleme, Häufigkeit
- Begleit- und Folgeerscheinungen
- Hintergrund-Informationen
- Das Lipo-Lymphödem
- Fibromyalgie
- Therapiemöglichkeiten, Abwägungen
- Die komplexe Physikalische Entstauungstherapie (KPE)
- Kontraindikationen für die KPE
- Kompressions-Versorgung
- Hautpflege beim Lipo-Lymphödem
- Dynamische Kompressions-
therapie (IPK / AIK) - Selbstbehandlung zur Verbesserung des Lymphabflusses
- Tiefenoszillation
- Verordnung von Manueller Lymphdrainage (MLD)
- Liste mit Lipödem-kompetenten Ärzten und Einrichtungen
- Stationäre Reha (Kur)
- Lymph-Kliniken
- Informationen für Ärzte
- Informationen für Therapeuten
- Methoden und ihre Besonderheiten
- Spezialisten für Liposuktion beim Lipödem
- Wer bezahlt die Liposuktion beim Lipödem?
- Liposuktion auf Kosten gesetzlicher Krankenkassen
- Rechtliche Informationen
- Ernährung, Körpergewicht
- Selbsthilfegruppen, Foren
- Links
- Kontakt, Impressum
- Datenschutz
Das Lipödem
Konservative Therapie
Operative Therapie (Liposuktion)
Nützliche Informationen
Alles über das Lipödem
Ein Ratgeber für Frauen, Ärzte und Therapeuten
Die Patientenzeitschrift "LYMPHE & Gesundheit" erhalten Sie hier kostenlos.
Informationen für Lymph-Therapeuten
Cave! Die Kontraindikationen der Komplexen Physikalischen Entstauungstherapie (KPE) sind sorgfältig zu beachten!Manuelle Lymphdrainage (MLD) beim Lipödem – vorab zu beachten
Die Behandlung des Lipödems hat sich immer an den Befunden (Dellbarkeit[1], Stemmer’sches Zeichen[2] etc.) zu orientieren. Eine klar definierte und methodisch gute Befunderhebung ist eine ‚Conditio sine qua non‘ der Ödemtherapie. Folglich ist die erste Behandlungseinheit überwiegend oder ganz für Anamnese, Inspektion und Palpation (AIP) sowie die Dokumentation anzusetzen. Das muss der Patientin bereits zu Anfang mitgeteilt werden, damit keine Missverständnisse entstehen. In Fällen, in denen die Erstbefundung einen hohen Zeitaufwand erfordert, kann die AIP in der ersten Behandlungseinheit, die Messungen und ggf. die Fotodokumentation beim zweiten Termin gemacht werden. Auf diese Weise kann bei beiden Terminen zumindest ein Teil der Behandlung stattfinden.
Anders als die Logopäden bekommen Physiotherapeuten die Erstbefundung von den gesetzlichen Krankenkassen nicht gesondert vergütet. Doch ohne gründliche Erstbefundung ist die Behandlung des Lipödems zum Scheitern verurteilt. Darum nennen wir Ihnen hier einen Link, wo Sie die Blätter zur Befund-Erhebung / Untersuchung (damit sparen Sie sich viel Zeit!) von Günther Bringezu (ehem. Damp-Akademie) und Otto Schreiner (Lymphakademie Deutschland) herunterladen können. Das sind die beiden Autoren des umfang- und detailreichen „Lehrbuchs der Entstauungstherapie“, das jetzt in der 4. Auflage erhältlich ist (Verlag Springer Berlin Heidelberg) und in keiner Massage- oder PT-Praxis fehlen sollte.
extras.springer.com/Search
Tippen Sie in SEARCH ISBN: 978-3-642-54921-2 ein.
MLD beim Lipödem – Therapie
Bei der Behandlung des reinen Lipödems dient die MLD in erster Linie zur Schmerzreduktion. Damit wird in vielen Fällen eine Kompressionstherapie – die hier ja die zentrale Behandlungsmethode ist! – überhaupt erst möglich. Denn meist ist aufgrund der Schmerzsituation das Tragen einer Kompressions-Versorgung bzw. eine Bandagierung nicht möglich. Die MLD wirkt durch Senkung des Sympathikotonus über neuronale Regelkreise beruhigend und schmerzlindernd.Anfangs sind die MLD-Griffe äußerst behutsam einzusetzen. Schmerzgrenze beachten! Ödemgriffe und Fibrose-Lockerungsgriffe sind nur in Ausnahmefällen durchführbar. Großflächige Griff-Varianten werden meist als weniger schmerzhaft empfunden. Hier erweist sich die Tiefenoszillation als sehr hilfreich, da mit ihr bereits bei geringstem Auflagedruck der Hände eine sehr gute Lymphbildung und Drainagewirkung erzielt werden kann.
Die Behandlung des Lipödems der Beine beginnt mit der zentralen Vorbehandlung:
- Patientin liegt auf dem Rücken
- Kontaktaufnahme in der Halsregion
- stehende Kreise in Supraklavikulargruben und Durchbewegen des Schultergürtels
- stehende Kreise in Supraklavikulargruben und Durchbewegen des Schultergürtels
- inguinale Lymphknoten beidseits
- proximal beginnend Oberschenkel-Außenseite entstauen, langsam nach distal fortschreitend
- Oberschenkel-Innenseite zur Leiste
- Rückseite der Oberschenkel nach vorn
- Vorderseite der Unterschenkel zum Innenknie
- Rückseite der Unterschenkel zur Kniekehle
- Fuß zum Unterschenkel
Die Behandlung des Lipödems der Arme ist analog der eines Arm-Lymphödems, wobei nacheinander beide Arme therapiert werden.
Die Behandlung des Lipo-Lymphödems der Beine beginnt mit der zentralen Vorbehandlung (Patientin liegt auf dem Rücken):
- Kontaktaufnahme in der Halsregion
- stehende Kreise in Supraklavikulargruben und Durchbewegen des Schultergürtels
- ausgedehnte Bauchtiefbehandlung (vorher Testgriffe!) Sollte das nicht möglich sein (Kontraindikationen), kann über die Flanken zu den Achselhöhlen hin entstaut werden. (Cave! Bei axillären Radiofibrosen darf nicht in die Achsel drainiert werden!) Über eine gezielte kostoabdominale Atmung (Bauch-Zwerchfell-Flankenatmung) oder Quadratus-lumborum-Griff sollen dabei gleichzeitig die tiefen Abflusswege indirekt erreicht werden.
- beidseits an den Flanken im Bereich der axillo-inguinalen Anastomosen über die transversale Wasserscheide Verbindung schaffen, Anastomosengriffe auf der transversalen Wasserscheide häufig wiederholen
- Schub von den ödematösen unteren Rumpfquadranten in Richtung Achselhöhle
Nacharbeiten (Patientin in Bauch- oder Seitenlage)
- Nacharbeiten der axillo-inguinalen Anastomosen
- Entstauung der Gesäßregion in Richtung Axilla beidseits
- Nacharbeiten der axillo-inguinalen Anastomosen beidseits
- inguinale Lymphknoten beidseits
- proximal beginnend Oberschenkel-Außenseite entstauen, langsam nach distal fortschreiten
- Oberschenkel-Innenseite nach lateral drainieren, mehrmals wiederholen
- gesamten Oberschenkel langsam von proximal nach distal fortschreitend entstauen
- Griffe zur Behandlung der Vasa vasorum lymphatica der großen Gefäße des Oberschenkels in die Behandlung integrieren
- Vorderseite der Unterschenkel zum Innenknie
- Rückseite der Unterschenkel zur Kniekehle
- Fuß zum Unterschenkel
- Über die vorbehandelten Anastomosen wegarbeiten
- Anastomosen nacharbeiten
- proximal beginnend Oberschenkel-Außenseite entstauen, langsam nach distal fortschreiten
- Oberschenkel-Innenseite nach lateral drainieren, langsam nach distal fortschreiten
- Griffe zur Behandlung der Lymphgefäße des Ischiasnervs in die Behandlung integrieren
- Kniekehle behandeln, zusätzlich passive Bewegungen ausführen
- Vorderseite der Unterschenkel zum Innenknie
- Rückseite der Unterschenkel zur Kniekehle
- Retromalleolarregion mit Daumenkreisen behandeln, zusätzlich aktive Bewegungen ausführen
- Nacharbeiten am Bein und im Bereich der Anastomosen
Kompressions-Bandagierung – Probleme
Ein Großteil der Lymphtherapeuten kann oder will nicht bandagieren. Die Gründe dafür sind:- Die Ärzte verordnen viel zu selten die Lymphologische Kompressions-Bandagierung.
- Dadurch verlernen viele Lymphtherapeuten die während der MLD-Ausbildung gelernten Bandagier-Kenntnisse.
- Mangels Routine benötigen viele Lymphtherapeuten zum Bandagieren sehr viel Zeit.
- Die Krankenkassen bezahlen sehr wenig für das Bandagieren. Von der geringen Vergütung müssen die Lymphtherapeuten auch noch den Schlauchverband und Polstermaterial bezahlen.
- Somit ist das Bandagieren für viele Lymphtherapeuten ein Verlustgeschäft.
Das reine Lipödem muss in der Regel nicht bandagiert werden. Hier genügen das tägliche Tragen einer flachgestrickten Kompressions-Versorgung (bitte Patientin ggf. immer wieder dazu ermutigen!) und regelmäßige Anwendungen der Dynamischen Kompressionstherapie.
Das Lipo-Lymphödem muss aufgrund der Lymphostase bandagiert werden, so lange die bestehenden Ödem-Umfänge reduziert werden können (Entstauungsphase nach Földi). Anschließend genügen das tägliche Tragen einer flachgestrickten Kompressions-Versorgung und regelmäßige Anwendungen der Dynamischen Kompressionstherapie (Erhaltungs- und Optimierungsphase nach Földi). Bei Anzeichen einer Ödemzunahme ist jedoch auch hier die Bandagierung notwendig.
Kompressions-Bandagierung beim Lipo-Lymphödem
Die Bandagierung muss an die individuelle Schmerz-Symptomatik angepasst werden. Bei starken Schmerzen ist eine „einschleichende“ Behandlung notwendig. Erst wenn die Schmerzhaftigkeit weit genug reduziert wurde, kann die Behandlung kräftiger dosiert werden.Wichtiger Hinweis für die Verlaufs-Dokumentation
Da der Body-Mass-Index (BMI) beim Lipödem grundsätzlich zu hoch ausfällt, Er empfehlen sich hier vielmehr- Waist-Hip-Ratio (WHR) - Taille-Hüft-Verhältnis
- Waist-Height-Ratio (WTR) - Taille-zu-Größe-Verhältnis
- Umfangs- und Volumenmessungen der Extremitäten
[1] Dellbarkeit besteht, wenn sich mit einem Finger eine mehr oder weniger tiefe Delle in das Gewebe eindrücken, die für kurze oder längere Zeit bestehen bleibt. Eiweißarme Ödeme zeigen immer eine tiefe Dellbarkeit, wogegen eiweißreiche Ödeme nur anfangs dellbar sind, infolge Eiweiß-Fibrosebildung ihre Dellbarkeit aber im Laufe der Zeit zunehmend verlieren (U. Herpertz, „Ödeme und Lymphdrainage):
- Bei normaler Gewebsflüssigkeit bzw. weichen Ödemen lässt sich keine oder nur leicht und flüchtige Delle bilden.
- Wird die Ödemkonsistenz zäher, kann eine deutliche Delle erzeugt werden, die sich jedoch schnell wieder füllt.
- In gelartigen Ödemen (Eiweiß ist deutlich verhärtet) lässt sich nur durch starken Druck eine Delle bilden, die dann lange unverändert bestehen bleibt.
- Bei harten, kautschukartigen Ödemen (fibrosklerotischer Gewebsumbau) ist selbst bei starkem Druck keine, allenfalls eine nur geringfügige Delle herstellbar.
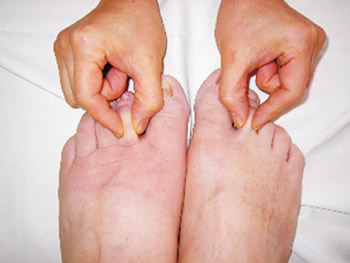
Bildquelle: Dr. Sören Sörensen
zurück zur Textstelle